- ผู้เขียน Curtis Blomfield blomfield@medicinehelpful.com.
- Public 2023-12-16 21:38.
- แก้ไขล่าสุด 2025-01-24 09:13.
โรคนี้เป็นหนึ่งในระยะของการพัฒนาของ pyelonephritis เฉียบพลัน ด้วย pyelonephritis apostematous กระบวนการอักเสบเกิดขึ้นซึ่งมีฝีเล็ก ๆ ที่เป็นหนอง (apostemes) เกิดขึ้น สถานที่หลักของการแปลคือเปลือกนอกของไต

แบบฟอร์มหลัก
โดยมาก pyelonephritis apostematous เริ่มพัฒนาด้วยการอุดกั้นของท่อไต และมักจะน้อยลงด้วยการไหลออกของปัสสาวะที่ไม่ถูกรบกวน
ในไต ตุ่มหนองเล็กๆ จะก่อตัวขึ้นในลักษณะต่อไปนี้: จุลินทรีย์จะจับตัวอยู่ในลูปของเส้นเลือดฝอยของโกลเมอรูลี ในหลอดเลือดส่วนปลายของไตและในเส้นเลือดฝอยในช่องท้อง ในกรณีนี้ ลิ่มเลือดจากแบคทีเรียจะก่อตัวขึ้น จากนั้นจึงทำหน้าที่เป็นแหล่งที่มาของตุ่มหนอง พวกมันอยู่บนพื้นผิวของเยื่อหุ้มสมองของไตและอยู่ใต้แคปซูลที่มีเส้นใยในปริมาณมาก เมื่อตรวจสอบแล้วจะมองเห็นได้ชัดเจน อัครสาวกมีสีเหลือง ขนาดไม่เกิน 2 มม. จะจัดเป็นกลุ่มหรือเดี่ยวก็ได้
ด้วย pyelonephritis apostematous ไตมีขนาดเพิ่มขึ้นมีสีเชอร์รี่เนื้อเยื่อรอบนอกมีอาการบวมน้ำทำให้แคปซูลเส้นใยหนาขึ้น ตุ่มหนองจะมองเห็นได้ในส่วนไต คุณยังสามารถพบพวกมันในไขกระดูก

pyelonephritis ลาม พลอยสีแดงและฝีในไต
รูปแบบที่สองของโรคคือพลอยสีแดงของไต มีแผลที่เนื้อตายเป็นหนองซึ่งเป็นฝีในไต ในคอร์เทกซ์จะเกิดจุดโฟกัสของเนื้อร้าย พลอยสีแดงสามารถเกิดขึ้นได้กับเส้นทางการติดเชื้อทางโลหิตวิทยา ในกรณีเช่นนี้ สาเหตุของการเกิด pyelonephritis apostematous ได้แก่ โรคตุ่มหนอง, พลอยสีแดง, furunculosis, โรคเต้านมอักเสบ, panaritium กลไกการเกิดพลอยสีแดงมีดังนี้
- ลิ่มเลือดอุดตันจากแบคทีเรียเข้าสู่หลอดเลือดแดงไตจากจุดโฟกัสที่ห่างไกลของหนอง ดังนั้นสีแดงเลือดนกจึงปรากฏขึ้นที่บริเวณที่จ่ายเลือดของสาขาหลอดเลือดแดงหรือสาขาหลอดเลือดแดงที่เล็กกว่า
- พลอยสีแดงสามารถพัฒนาได้เมื่อหลอดเลือดในไตขนาดใหญ่ถูกบีบอัดโดยการอักเสบที่แทรกซึมหรือเนื่องจากการสัมผัสกับจุดโฟกัสของการอักเสบในผนังหลอดเลือด
จุลินทรีย์ที่พบบ่อยที่สุดที่ทำให้เกิดการพัฒนาของพลอยสีแดงคือ Staphylococcus aureus, Staphylococcus aureus, Proteus และ Escherichia coli
ที่ไตนั้น พลอยสีแดงจะมองเห็นเป็นนูนกลมจากเนื้อเยื่อที่เป็นเนื้อตาย มันถูกเจาะโดยตุ่มหนองเล็กๆ ที่ผสานเข้าด้วยกัน เป็นรูปลิ่มขยายลึกเข้าไปในเนื้อเยื่อ
pyelonephritis apostematous ส่วนใหญ่มักจะรวม carbuncle ของไตและ pyelonephritis apostematous ไม่มีความแตกต่างอย่างมีนัยสำคัญในอาการทางคลินิกสังเกต

ภาพทางคลินิกของ pyelonephritis apostematous
อาการของโรค pyelonephritis และ carbuncle ขึ้นอยู่กับความบกพร่องของการไหลออกของปัสสาวะจากไต
โดยส่วนใหญ่ pyelonephritis รูปแบบหลักเกิดขึ้นอย่างกะทันหัน โดยปกติหลังจากการติดเชื้อในกระแสเลือด หนาวสั่นอุณหภูมิสูง (สูงถึง 40 องศา) เหงื่อไหลออกมา ลักษณะที่วุ่นวายของไข้มีอิทธิพลเหนือ (อุณหภูมิที่เพิ่มขึ้นจะถูกแทนที่ด้วยการล้ม) อาการหนาวสั่นอย่างรุนแรงอาจอยู่ได้นานถึงหนึ่งชั่วโมง โดยมักเกิดขึ้นที่อุณหภูมิสูงสุดเพิ่มขึ้น หลังจากที่อากาศหนาว อุณหภูมิลดลง เหงื่อออกมากก็เริ่มขึ้น อาการเหล่านี้อาจไม่รุนแรงในช่วง 3 วันแรก
ปวดหลังส่วนล่างเริ่มรุนแรงขึ้น เมื่อคลำ ไตจะเจ็บปวดอย่างเห็นได้ชัด และอาจขยายใหญ่ขึ้นได้ การเปลี่ยนแปลงของปัสสาวะเกิดขึ้นในวันที่ห้า แบคทีเรียในปัสสาวะ โปรตีนในปัสสาวะ เม็ดเลือดขาวปรากฏขึ้น
ภาพเลือดมีลักษณะเป็นเม็ดโลหิตขาว เม็ดละเอียดในเม็ดเลือดขาว ESR เพิ่มขึ้น โรคโลหิตจาง
ด้วยกระบวนการที่ก้าวหน้า ภาวะติดเชื้ออาจพัฒนา ซึ่งมีจุดโฟกัสระยะแพร่กระจายของการอักเสบเป็นหนองในตับ ปอด และสมอง

คลินิกโรคไต
หากปัสสาวะไม่ไหลออกในไตบริเวณที่พลอยสีแดงพัฒนา ภาพทางคลินิกจะคล้ายกับกระบวนการติดเชื้อเฉียบพลัน อุณหภูมิเพิ่มขึ้นถึง 40 องศา ทำให้เกิดความหนาวเย็นและเหงื่อออกมาก มีอาการอ่อนเพลีย หายใจเร็วขึ้น คลื่นไส้อาเจียน หัวใจเต้นเร็ว
ในตอนแรกวันมักจะไม่มีอาการปวดหลังส่วนล่าง bacteriuria, leukocyturia, dysuric ผิดปกติจะไม่สังเกต การวินิจฉัยเป็นเรื่องยาก ผู้ป่วยสามารถรับการรักษาในแผนกการรักษา โรคติดเชื้อ และการผ่าตัด แพทย์อาจวินิจฉัยผิดพลาดว่าปอดบวม ถุงน้ำดีอักเสบเฉียบพลัน ไข้ไทฟอยด์ และอื่นๆ ไม่กี่วันต่อมาเมื่ออาการเฉพาะที่เริ่มปรากฏขึ้น (ปวดหลังส่วนล่าง อาการของ Pasternatsky ปวดเมื่อยคลำ) แพทย์จะเน้นไปที่ไต

pyelonephritis Apostematous การวินิจฉัย
การวินิจฉัยโรคขึ้นอยู่กับตัวบ่งชี้ต่อไปนี้:
- มีไข้นานกว่าสามวัน
- ไตขยายใหญ่เจ็บปวดเมื่อคลำ
- การทดสอบในห้องปฏิบัติการ: แบคทีเรียในปัสสาวะ, เม็ดเลือดขาว, ในเลือด - การเปลี่ยนแปลงทางด้านซ้ายของสูตรเม็ดเลือดขาว, เม็ดเลือดขาว, โปรตีน C-reactive, การเพิ่มขึ้นของ ESR;
- urogram ขับถ่าย - การทำงานของไตลดลง, เพิ่มขึ้นในด้านที่ได้รับผลกระทบ;
- อัลตราซาวนด์ - ข้อ จำกัด ของการเคลื่อนไหว, เพิ่มขนาดของอวัยวะ, ความหนาของเนื้อเยื่อมากกว่า 2 ซม., ความหนาแน่นต่างกัน; ของเหลวในช่อง perinephric ระบบอุ้งเชิงกรานขยายตัวด้วยการอุดตันของท่อไต;
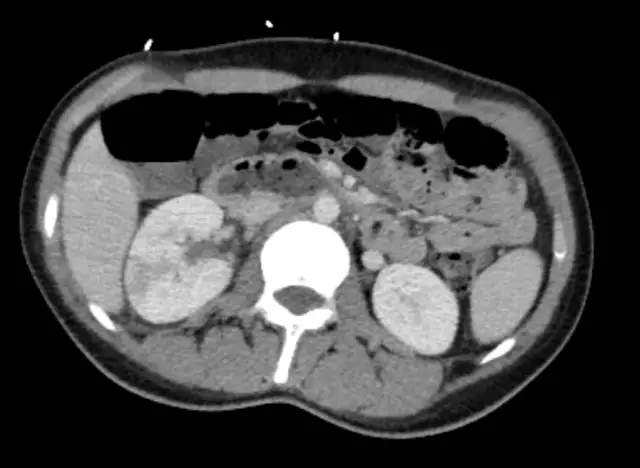
- MSCT, MRI, CT - เพิ่มขนาดของไต, ความหนาของเนื้อเยื่อ, ความหลากหลาย, การปรากฏตัวของจุดโฟกัสของการทำลายเป็นหนอง;
- nephroscintigraphy แบบไดนามิกและแบบคงที่ - การเพิ่มขนาดของไต การสะสมของไอโซโทปที่ไม่สม่ำเสมอในเนื้อเยื่อ
การทำลายเนื้อเยื่อเป็นหนองตรวจพบได้ชัดเจนยิ่งขึ้นด้วยพลอยสีแดง ในอัลตราซาวนด์ในเนื้อเยื่อจะมองเห็นจุดโฟกัสของความหนาแน่นที่เพิ่มขึ้นได้อย่างชัดเจนรวมถึงโครงสร้างแบบผสม ภาพนี้มองเห็นได้ชัดเจนใน MRI, CT CT Helical CT ที่ปรับปรุงคอนทราสต์ทำให้สามารถมองเห็นความผิดปกติได้เมื่อคอนทราสต์เข้าสู่โฟกัสของเนื้อร้าย
ความยากลำบากในการประเมิน
ความยากในการประเมินสภาพของผู้ป่วยอาจเกิดขึ้นหากก่อนเข้ารับการรักษาในระบบทางเดินปัสสาวะ ผู้ป่วยได้รับการรักษาด้วยยาต้านแบคทีเรียด้วยยาปฏิชีวนะสมัยใหม่เป็นเวลาหนึ่งถึงสองสัปดาห์ การรักษาดังกล่าวสามารถบรรเทาอาการของ pyelonephritis apostematous ได้อย่างราบรื่น แต่จะไม่มีการปรับปรุงที่สำคัญในสภาพ อุณหภูมิของร่างกายลดลง, อาการปวดลดลง, หนาวสั่นไม่ค่อยเกิดขึ้น, ลักษณะของพวกเขาจะเด่นชัดน้อยลงและยืดเยื้อ จำนวนเม็ดเลือดขาวในเลือดลดลง แต่การเลื่อนไปทางซ้ายของสูตรเม็ดเลือดขาวยังคงรักษาไว้ เช่นเดียวกับภาวะโลหิตจางและ ESR ที่เพิ่มขึ้น กล่าวอีกนัยหนึ่งโรคนี้แสดงออกว่าเป็นภาวะติดเชื้อที่เฉื่อยชา "การปรับปรุง" นี้เป็นสาเหตุของการจัดการที่ผิดพลาด เพื่อป้องกันการพัฒนาของภาวะติดเชื้อรุนแรง หากมีจุดเน้นของการทำลายในไต ผู้ป่วยต้องได้รับการผ่าตัด

การวินิจฉัยแยกโรค
เมื่อตรวจพบ pyelonephritis apostematous จำเป็นต้องแยกโรคนี้ออกจากโรคติดเชื้ออื่น ด้วยตับอ่อนอักเสบเฉียบพลันและถุงน้ำดีอักเสบ ฝีใต้ผิวหนัง ไส้ติ่งอักเสบเฉียบพลัน ท่อน้ำดีอักเสบเฉียบพลัน โรคข้างเคียงเฉียบพลัน และเยื่อหุ้มปอดอักเสบเฉียบพลัน
เส้นรอบวงของไตแตกต่างจากถุงน้ำในไตที่เป็นหนองธรรมดาที่มีเนื้องอกparenchyma กับโรคเฉียบพลันของช่องท้อง
สิ่งที่แยกความแตกต่างระหว่าง pyelonephritis apestomatous และ renal carbuncle
- เม็ดเลือดขาว. แบคทีเรีย.
- ปวดล่าง
- การทำงานของไตบกพร่อง
- เนื้อเยื่อหนาขึ้น. ความหนาแน่นเปลี่ยนแปลง
- คลำเจ็บปวดกับการขยายตัวของไต
- การขยายตัวของระบบอุ้งเชิงกราน
US, MRI, CT data ช่วยให้เราแยกแยะ pyelonephritis apostematous ออกจากโรคเฉียบพลันต่างๆ ของเยื่อบุช่องท้อง
การรักษา
การรักษาโรค pyelonephritis และ carbuncle แบบอะพอสเทมาทัสทำได้โดยการผ่าตัดเท่านั้น ส่วนใหญ่มักจะดำเนินการในกรณีฉุกเฉิน การเตรียมการก่อนการผ่าตัดในระยะสั้นเบื้องต้นโดยมีส่วนร่วมของวิสัญญีแพทย์-ช่วยชีวิตไม่เกินสองชั่วโมง การเตรียมการรวมถึง:
- การสวนเชิงกราน, การให้ยาปฏิชีวนะทางหลอดเลือดดำ
- การถ่ายกลูโคสและอิเล็กโทรไลต์
- การรักษาความดันโลหิตให้คงที่
- ตามข้อบ่งชี้ - เกี่ยวกับหัวใจ
เป้าหมายหลักของการผ่าตัดคือป้องกันภาวะติดเชื้อ ช่วยชีวิต
เป้าหมายรองคือช่วยไต
ใช้ยาชาเพื่อบรรเทาอาการปวด
ระหว่างการผ่าตัด นำเนื้อหาของฝีและกระดูกเชิงกรานมาเพาะเลี้ยงเพื่อตรวจหาจุลินทรีย์เพื่อกำหนดความไวต่อยาปฏิชีวนะเพิ่มเติม ผลลัพธ์จะยืนยัน pyelonephritis ที่เป็นหนอง รวมทั้งกำหนดกลยุทธ์การรักษาเพิ่มเติม

หลังผ่าตัดระยะเวลา
หลังการผ่าตัดผู้ป่วยได้รับการรักษาโดยคำนึงถึงการยับยั้งการทำงานของไตและความมึนเมา ผู้ป่วยได้รับมอบหมาย:
- สารละลายน้ำตาลกลูโคส 10% - 500 มล. พร้อมอินซูลิน IV 10 ยูนิต
- สารละลาย 9% โซเดียมคลอไรด์ - 1000 มล.
- Hemodez - 400 ml;
- cocarboxylase - มากถึง 200 มก.
- วิตามิน B6 - มากถึง 2 มล.
- วิตามินซี - สูงถึง 500 มก.
- Korglicon สารละลาย 0.06% ถึง 1.0 มล.
- สารละลายแมนนิทอล 15% ถึง 50 มล.
- Lasix สูงถึง 60 มก.
- สดแช่แข็ง (ดั้งเดิม) พลาสม่า - 250 ml;
- Clexane หรือ Fragmin โดยคำนึงถึงพารามิเตอร์การแข็งตัวของเลือด;
- มวลเม็ดเลือดแดงสำหรับโรคโลหิตจาง (Hb น้อยกว่า 70).
สำหรับอาการมึนเมาเป็นหนอง จะใช้การดีท็อกซ์ภายนอกร่างกาย (plasmapheresis, hemosorption, plasmasorption)
การรักษาด้วยยาต้านแบคทีเรียด้วยยาปฏิชีวนะแบบวงกว้างสองชนิด
เมื่อประเมินสถานะของเนื้อเยื่อ จะใช้วิธีการที่ทันสมัยที่สุด (MRI, CT, อัลตราซาวนด์) ทำให้สามารถประเมินสถานการณ์ได้อย่างถูกต้องและเลือกปริมาณการดำเนินการที่เหมาะสมที่สุด